07:05:10 Мизерницкий Ю.Л. Московский НИИ педиатрии и детской хирургии Росздрава
Синдром острой бронхиальной обструкции у детей раннего возраста уже
на протяжении многих лет приковывает внимание исследователей и
практических врачей, что связано с гетерогенностью его генеза,
трудностями дифференциальной диагностики и частой встречаемостью.
Комитетом экспертов ВОЗ бронхиальная обструкция определена как
«сужение или окклюзия дыхательных путей, которая может быть результатом
скопления материала в просвете, утолщения стенки, сокращения
бронхиальных мышц, уменьшения сил ретракции легкого, разрушения
дыхательных путей без соответствующей потери альвеолярной ткани и/или
компрессии дыхательных путей» [Nomenclature and definitions, WHO,1975],
иными словами причиной обструкции является «сужение или окклюзия
дыхательных путей», которые могут быть следствием самых разнообразных
причин.
При этом у детей раннего возраста клинически нарушение бронхиальной
проходимости нижних дыхательных путей проявляется однотипно – остро
возникшей экспираторной одышкой в виде шумного дыхания с форсированным
удлиненным выдохом, вздутием грудной клетки и втяжением ее уступчивых
мест, навязчивым кашлем, вариабельными диффузными сухими и разного
калибра влажными хрипами в легких.
Рентгенологически определяются признаки вздутия легочной ткани.
Функциональными методами выявляется повышенное бронхиальное
сопротивление воздушному потоку вследствие диффузного нарушения
проходимости мелких бронхов и бронхиол.
Для клинического определения этих нарушений на практике можно
встретить самые разнообразные термины: астматический, обструктивный,
бронхоспастический, астмоидный, бронхообструктивный синдром,
астматический компонент, предастма, обструкция дыхательных путей,
синдром бронхиальной обструкции и т.д. Однако, наиболее универсальным и
предпочтительным является термин Бронхообструктивный синдром (БОС),
который может успешно заменить и объединить подавляющее число имеющихся
обозначений. В то же время этот термин собирательный и не может служить
самостоятельным нозологическим диагнозом. В каждом конкретном случае
должен быть по возможности расшифрован ведущий механизм обструкции и
решен вопрос об основном заболевании, осложнением или главным
клиническим проявлением которого этот БОС является. Нозологическая
диагностика особенно сложна у детей раннего возраста. Встречаясь при
самой разнообразной патологии, БОС в этом возрасте обычно возникает
остро на фоне респираторной вирусной инфекции. Среди этиологических
факторов ОРВИ, сопровождающихся бронхообструктивным синдромом,
отмечаются самые разные инфекционные агенты и их ассоциации: грипп,
парагрипп, аденовирусы, респираторно-синцитиальный вирус, риновирусы,
корона-вирусы, Echoи Коксаки вирусы, вирус Эпштейн-Бар, вирус кори,
цитомегаловирусы, микоплазмы, хламидии, легионеллы, пневмоцисты и т.д.
Ведущими патофизиологическими механизмами БОС при ОРВИ являются: 1)
отек и инфильтрация бронхиальной стенки (вследствие вирусного
воспаления); 2) гиперсекреция слизи и десквамация реснитчатого эпителия,
ведущие к нарушению мукоцилиарного клиренса; 3) бронхоспазм,
развивающийся как под действием биологически активных веществ,
выделяемых в ходе воспалительной реакции, так и нервно-рефлекторно при
непосредственном воздействии вирусов на нервные окончания,
β2-адренорецепторы. Возникновению бронхиальной обструкции у детей
способствуют перинатальные повреждения ЦНС, воздействие неблагоприятных
антеи интранатальных факторов, аномалии конституции (аллергический,
лимфатический диатез), а также возрастные морфо-функциональные
особенности: узость дыхательных путей, податливость хрящей и ригидность
грудной клетки, меньшая эластичность легочной ткани, обильная ее
васкуляризация, склонность к отеку и экссудации и т. д. Все это
обусловливает высокую частоту БОС при ОРВИ у детей. В различные годы он
имел место в 5-40% случаев ОРВИ со средней частотой 45-50 случаев на
1000 детей раннего возраста. В подавляющем числе случаев он
обусловливался бронхиолитом, обструктивным бронхитом, приступами
бронхиальной астмы (БА).
Бронхиолит рассматривается как форма острой респираторно-вирусной
инфекции с премущественным поражением нижних отделов респираторного
тракта, что клинически нередко сопровождается выраженным БОС и
дыхательной недостаточностью. Острый бронхиолит встречается
преимущественно у детей первого полугодия жизни и часто обусловлен
респираторно-синцитиальной или парагриппозной (III типа) инфекцией.
Прогноз бронхиолитов, как правило, благоприятный, за исключением редких
случаев формирования стойких бронхолегочных изменений в виде
облитерирующего бронхиолита (чаще при микоплазменной, легионелезной или
аденовирусной этиологии), ведущих к ХОБЛ. В случае повторных эпизодов
БОС последние чаще протекают в виде обструктивного бронхита. Начиная со
второго полугодия жизни и особенно у детей старше 1 года, преобладающей
причиной БОС на фоне ОРВИ являются обструктивный бронхит и начальные
проявления БА. При этом этиологии респираторных инфекций уже не
отмечается существенного преобладания какого-либо одного возбудителя
[Орнатская М.М., Мизерницкий Ю.Л. и др., 1987].
Острый обструктивный бронхит, так же как и бронхиолит, является
проявлением острой респираторной вирусной инфекции, но в отличие от него
характеризуется диффузным поражением бронхов разного калибра. Типичный
БОС, определяющий тяжесть состояния, развивается обычно на 3-4-й день
ОРВИ и может, постепенно уменьшаясь, сохраняться неделю и более.
Впоследствии на фоне ОРВИ у значительного числа детей раннего возраста
(по нашим наблюдениям у 54%) возможны повторные эпизоды обструктивного
бронхита, не сопровождающиеся, однако, развитием БА. Частота их убывает с
возрастом. Рецидивы обструктивного бронхита, очевидно, обусловлены
гиперреактивностью бронхов, всегда связаны с ОРВИ и обычно прекращаются в
возрасте 3-4 лет.
Тут же следует заметить, что для острой пневмонии, как таковой, БОС
не характерен, так как поражение только альвеолярной ткани не
сопровождается нарушением бронхиальной проходимости. Он отмечается лишь в
тех случаях пневмонии, когда наряду с воспалительным процессом в
альвеолах имеется поражение мелких бронхов (по данным Таточенко В.К.
около 5% случаев пневмонии). Поэтому широко применяемый в педиатрической
практике термин «пневмония с обструктивным синдромом» по сути отражает
сочетание пневмонии с явлениями обструктивного бронхита [Орнатская М. М.
и соавт., 1987]. При этом следует иметь в виду, что
диагноз пневмонии является клинико-рентгенологическим и без
рентгенографического подтверждения не может считаться достаточно
достоверным.
Бронхиальная астма у детей раннего возраста представлена, как
правило, атопической формой, являющейся классическим примером
аллергического наследственно обусловленного мультифакториального
заболевания [Каганов С.Ю., 1999]. При этом имеет место полигенный
характер наследования отдельных иммунологических, биохимических и
мембранных дефектов, способствующих аллергической сенсибилизации и
запуску каскада иммунобиохимических реакций. Существенную роль в
манифестации заболевания играют факторы окружающей среды. В то же время в
раннем детском возрасте наиважнейшими неспецифическими провокаторами
приступов (триггерами) выступают острые респираторновирусные инфекции,
оказывающие мощное сенсибилизирующее воздействие на организм,
проявляющееся как в повышении проницаемости поврежденной слизистой
оболочки дыхательных путей для различных аэроаллергенов, так и в связи с
антигенными свойствами самих вирусов, иммунологической перестройкой
макроорганизма в ходе вирусного инфекционного процесса [Busse W.W.,
Frick O.L., Foucard T., Welliver R.C., Романова Л.А.]. Особенностью
детей раннего возраста является слабое развитие гладкой мускулатуры
бронхов, в связи с чем бронхоспазм редко выступает ведущей причиной
обструкции при приступах БА у детей этого возраста (особенно до 1,5-2
лет). На первое место выступают гиперсекреция слизи и отек бронхиальной
стенки, обусловливая своеобразную клинику «влажной астмы» в этом
возрасте [Звягинцева С.Г., 1958]. В настоящее время доказано, что такой
астматический бронхит является вариантом течения бронхиальной астмы,
типичным для детей, как правило, раннего возраста. С ростом ребенка,
обычно старше 1,5-2 лет, приступы все более приобретают клинические
очертания, характерные для взрослых и детей старшего возраста. Поэтому
общепризнано нецелесообразным выделение асматического бронхита в
самостоятельную нозологическую форму, т.к. он является клиническим
эквивалентом бронхиальной астмы, характерным для детей раннего возраста .
Дифференциальная диагностика острого обструктивного бронхита и
бронхиальной астмы в раннем детском возрасте обычно вызывает наибольшие
затруднения у практических врачей, что связано с однотипной клинической
картиной, сходными рентгенологическими, функциональными и лабораторными
(в том числе иммунологическими) изменениями. Проблема приобретает особую
актуальность в связи с отмечаемым в последние десятилетия постоянным
ростом распространенности БА, увеличением числа больных раннего детского
возраста, нарастанием тяжести течения этого заболевания. В 80% случаев
БА у детей формируется в раннем возрасте, причем нередко уже на первом
году жизни. Длительное время скрываясь под маской «острой респираторной
вирусной инфекции с обструктивным бронхитом», бронхиальная астма
своевременно не распознается, и больные не лечатся. Лишь спустя годы у
части детей обнаруживается переход так называемого обструктивного
бронхита в типичную БА. По результатам отдаленных наблюдений (спустя 4-8
лет после госпитализации в связи с выраженным БОС при ОРВИ), более
половины из числа этих детей страдали типичной БА, не распознанной в
раннем возрасте. В то же время ранняя диагностика и своевременное начало
соответствующей терапии во многом определяют прогноз заболевания.
Совершенно, очевидно, что вероятность чисто инфекционного генеза
обструкции уменьшается с возрастом ребенка, а вероятность аллергического
заболевания (т.е. БА) возрастает.
У ребенка старше 4-5 лет инфекционный генез повторных бронхообструктивных эпизодов возможен только как казуистика!
Было бы слишком примитивно диагностировать БА по принципу: «три
эпизода обструкции в анамнезе = диагноз бронхиальной астмы». В
практической жизни все гораздо сложнее.
В отличие от обструктивного бронхита для детей раннего возраста с БА
характерны выраженная наследственная отягощенность аллергическими
заболеваниями (особенно по материнской линии); большая частота
аллергических реакций на пищевые продукты, медикаменты, профилактические
прививки; более выраженные кожные аллергические проявления; бурное
течение эпизодов БОС с ранним началом во время ОРВИ и меньшей
продолжительностью; отчетливый эффект бронхолитической терапии;
выраженные иммунологические изменения, в частности угнетение
Т-клеточного звена, активация В-клеток, фагоцитарных реакций,
эозинофилия, нейтрофилез, гипериммуноглобулинемия Е, изменения
цитокинового профиля. В этой связи относительными критериями БА в раннем
детском возрасте могли бы быть следующие признаки [«Национальная
программа по БА у детей»]:
- Повторные эпизоды бронхиальной обструкции как на фоне ОРВИ, так и вне их
- Отчетливый положительный эффект бронхолитической терапии
- Наследственная отягощенность аллергическими заболеваниями
- Наличие сопутствующих аллергических заболеваний (атопический
дерматит, аллергический ринит, проявления пищевой и лекарственной
аллергии)
- Эозинофилия в крови
- Высокий уровень IgE в крови
- Наличие в крови специфических IgE к различным аллергена
Однако чрезвычайно высокая вариабельность как клинических признаков,
так и лабораторных показателей затрудняет их использование в
дифференциально-диагностических целях. Практически ни один из этих
признаков в отдельности (в том числе уровень IgE) не может служить
достаточно достоверным дифференциальнодиагностическим критерием
обструктивного бронхита и БА.
Можно совершенно определенно утверждать, что на сегодня не существует
каких-либо патогномоничных симптомов, позволяющих диагностировать БА в
раннем возрасте.
В то же время, наши наблюдения и многолетний практический опыт, как и
данные других исследователей, убеждают, что с высокой долей вероятности
такой диагноз может и должен устанавливаться детям раннего возраста по
совокупной оценке характерных признаков [Каганов С.Ю., 1999].
Разработанные нами алгоритмы дифференциального диагноза [Метод. реком МЗ
РФ, 1990] уже давно и успешно используются в широкой педиатрической
практике, что подтверждает правильность заложенного в их основу подхода.
В первую очередь необходимо учесть возраст пациента с острой
бронхиальной обструкцией на фоне ОРВИ (1.) – вероятность диагноза
бронхиальной астмы будет весьма высока в возрасте старше 1,5 лет; в
возрасте до 1 года она также
возможна, но вероятность диагноза острого обструктивного бронхита выше.
Помимо этого чрезвычайно важно оценить следующие три блока клинических
параметров:
- характеризующие клинические особенности бронхообструктивного синдрома, так называемую нами «формулу обструкции»;
- наследственное предрасположе ние к аллергии и атопический анамнез;
- наличие факторов антеи постнатальной сенсибилизации.

Наличие любых 4-х (из 10-ти) вышеперечисленных диагностически
высокозначимых для бронхиальной астмы признаков с вероятностью более 95%
свидетельствует об этом диагнозе.
Дополнительно для целей дифференциальной диагностики могут быть использованы широко доступные лабораторные показатели:
 Наличие любых 5-ти (из всех 14-ти) диагностически высокозначимых для
бронхиальной астмы признаков с вероятностью более 95% свидетельствует об
этом диагнозе.
Наличие любых 5-ти (из всех 14-ти) диагностически высокозначимых для
бронхиальной астмы признаков с вероятностью более 95% свидетельствует об
этом диагнозе.
Существенным отличием данного способа скрининговой диагностики
бронхиальной астмы от предлагавшихся другими авторами является широкая
доступность и простота использования в педиатрической практике.
Использование различного рода таблиц, составленных по принципу
Вальда-Генкина, сопряжено с затруднительными вычислениями сумм
диагностических коэффициентов, в связи с чем не нашло широкого
распространения в практике. Определение же цитокинового профиля и другие
сложные лабораторные и инструментальные исследования мало доступны
практическим врачам.
Клиническая апробация предложенного дифференциально-диагностического
симптомокомплекса показала высокую его информативность и простоту
использования, что оптимально способствует правильной и своевременной
диагностике бронхиальной астмы у детей раннего возраста в широкой
педиатрической практике. Это существенно важно, так как проблема
дифференциальной диагностики бронхообструктивного синдрома при острых
респираторно-вирусных инфекциях в раннем детском возрасте является
достаточно сложной. Естественно, предлагаемый алгоритм является пусть и
удобной, но всего лишь формальной схемой. В жизни может оказаться всё
гораздо сложнее. Поэтому при заподозренном у ребенка раннего возраста
диагнозе бронхиальной астмы, либо при упорно повторяющемся
бронхообструктивном синдроме, необычном его течении и резистентности к
общепринятой терапии, необходимо своевременное углубленное обследование
ребенка с участием соответствующих специалистов – ЛОР, хирурга,
невропатолога, пульмонолога, аллерголога. Это связано с тем, что в
отдельных случаях БОС у детей раннего возраста может быть обусловлен
также инородным телом трахеи и бронхов, гастро-эзофагеальной рефлюксной
болезнью, нарушением центральной регуляции дыхания, аллергическим
бронхолегочным аспергиллезом, муковисцидозом, другими врожденными и
наследственными заболеваниями легких, новообразованиями гортани, трахеи и
бронхов, сдавлением средостения увеличенным тимусом, опухолями,
аномальными сосудами, коротким пищеводом, диафрагмальной грыжей и т.д.
Несмотря на относительную редкость этих причин, о них следует всегда
помнить. В случае диагноза бронхиальной астмы ребенок нуждается в целом
комплексе лечебно-оздоровительных мероприятий, включая подбор базисной
терапии, что требует наблюдения специалиста пульмонолога (аллерголога).
Подозрение на инородное тело трахеи и бронхов является показанием к
экстренной бронхоскопии. Во всех остальных случаях принципы терапии
острой бронхиальной обструкции нижних дыхательных путей однотипны и
включают следующие позиции:
- Адекватная регидратация и (при необходимости) кислородная поддержка.
- Бронхолитическая терапия. Наиболее оптимальны ингаляции через
небулай зер (беродуал, сальбутамол). При отсутствии такой возможности –
симпатомиме тики в ингаляциях через спейсер, в инъекциях (п/к, в/м) или
внутрь. В
крайнем случае, может быть использован эуфиллин (с известными
предосторожностями ввиду его неоптимального профиля безопасности).
- В соответствии с тяжестью состояния показана кортикостероидная
терапия: желательно ингаляционная. Препаратом выбора является суспензия
будесонида (Пульмикорт®) через небулайзер (0,25-0,5 мг/сут).
Применение пульмикорта
через небулайзер высокоэффективно и сравнимо с эффектом от назначения
препарата per os, что подтверждается как нашими наблюдениями, так и
результатами,
полу ченными другими исследователями [Геппе Н.А., 2001; Царькова С.А.,
2002]. При отсутствии возможности ингалировать кортикостероиды через
небулайзер можно использовать дозированные аэрозоли ИКС через спейсер,
преднизолон (гидрокор тизон, дексаметазон) в инъекциях (в/м, в/в) или,
что нежелательно в виду
массы побочных действий, преднизолон внутрь.
- Следует категорически воздержаться от применения горчичников и т.п.
раз дражающих веществ, резко пахнущих растираний и бальзамов. Они могут
реф лекторно усилить кашель и бронхиальную обструкцию.
- Всё шире в последнее время в качестве противовоспалительного средства
при ОРВИ, в т.ч. с БОС, в педиатрии используется фенспирид (эреспал).
- Муколитическая терапия при обструкции у детей раннего и дошкольного
возраста совершенно необходима, но имеет свои ньюансы. Наличие
бронхиаль ной обструкции всегда ухудшает эвакуацию мокроты и требует
сочетанного с бронхолитиками назначения отхаркивающих средств и
обязательного увлажне ния дыхательных путей. При этом использование
антигистаминных (I поколения) и атропиноподобных средств у детей
нецелесообразно, так как обладает «подсу шивающим» слизистую оболочку
эффектом, сгущает мокроту и затрудняет ее эва куацию. В последнее время
довольно популярны комбинированные препараты, которые могут включать
различные отхаркивающие, противокашлевые, спазмоли тические и другие
средства. Однако следует иметь в виду, что их назначение
требует индивидуального подхода, а сочетания препаратов в них не
всегда рациональны. Одним из примеров удачного сочетания лекарственных
средств является сироп «Аскорил®» (бромгексин + гвайфеназин +
сальбутамол).
Секретолитик Бромгексин (мукоактивный препарат непрямого действия) –
производное алкалоида вазицина, снижает адгезию, деполимеризует
мукопротеиновые и мукополисахаридные волокна секрета, в результате чего в
5 раз разжижает мокроту без увеличения её объёма, активирует движение
ресничек дыхательного эпителия, выработку сурфактанта, регенерацию
реснитчатых клеток мерцательного эпителия.
Гвайфеназин – традиционное отхаркивающее средство на основе
глицеринового эфира гвиакола, повышает эффективность кашлевого рефлекса и
одновременно улучшает колебание ресничек мерцательного эпителия, чем
ускоряет мукоцилиарный транспорт и оказывает разжижающий эффект.
В последнее время в педиатрической практике всё шире используются
препараты амброксола, являющегося активным метаболитом бромгексина, что
ускоряет наступление положительного муколитического эффекта.
Для эффективной эвакуации мокроты в комплексе лечения детей с
бронхолегочной патологией целесообразно также использовать ингаляции,
постуральный и вибрационный массаж. Применение отхаркивающих средств
должно сочетаться с назначением обильного питья (минеральная вода, чай,
компот, морс, отвар сухофруктов и т.д.). Адекватная гидратация
совершенно необходима для эффективного разжижения и эвакуации мокроты.
Иногда при назначении отхаркивающих препаратов происходит непредсказуемо
резкое снижение вязкости и значительное увеличение количества
отделяемой мокроты, что приводит к ухудшению бронхиальной проходимости.
Клинически это проявляется усилением кашля, одышки, ухудшением общего
состояния ребенка. В этих случаях необходима отмена или снижение дозы
отхаркивающих средств. У детей раннего возраста, а также при выраженном
рвотном рефлексе и высоком риске аспирации противопоказаны отхаркивающие
препараты, увеличивающие объем секрета, усиливающие рвотный и кашлевой
рефлексы.
Антибиотикотерапия применяется по строгим показаниям (лихорадка выше
38°С более 2-3-х дней, выраженная интоксикация, невозможность исключить
бактериальные осложнения, прежде всего пневмонию, бронхит). С
профилактической целью у детей старше 2,5 лет возможно применение (по
показаниям) только местных антибактериальных средств – ингаляционно
фузафунжин (биопарокс). Его использование на 1/3 снижает потребность в
назначении системных антибиотиков. В реанимационных случаях необходима
поддержка сердечной деятельности, коррекция электролитов, антикоагулянты
(под контролем коагулограммы, ТЭГ). В заключение следует отметить, что в
раннем возрасте, как ни в каком другом, необходим учет и коррекция
фоновых патологических состояний, без чего невозможен успех терапии в
целом. Безусловно, необходимо оздоровление домашней среды, исключение
пассивного курения, контактов с причинно значимыми аллергенами,
гипоаллергенная диета, индивидуальный график прививок, санация
носоглотки, лечение сопутствующей аллергической (аллергический ринит,
атопический дерматит) и иной патологии, всемерная профилактика ОРЗ
(закаливание, адаптогены, иммунокорректоры), общеоздоровительные
мероприятия (ЛФК, массаж и т.д.). В случае бронхиальной астмы в
межприступном периоде, как уже отмечалось выше, в соответствии с
характером и тяжестью течения болезни необходимо решить вопрос о
базисной терапии. В раннем возрасте с этой целью достаточно эффективны
кетотифен, задитен, кромоны. При необходимости могут назначаться
ингаляционные кортикостероиды через спейсер (например, флютиказон,
назначаемый с возраста 1 года).
Литература:
- Ашерова И.К., Мизерницкий Ю.Л. Эффективность будесонида (суспензии
пульмикорта) в терапии острого приступа бронхиальной астмы у детей. //Пульмонология
детского возраста: проблемы и решения. – М., 2003. – Вып.3. – С.162-169.
- Ашерова И.К., Мизерницкий Ю.Л. Сравнительная характеристика клинической
эффек тивности лечения острого приступа бронхиальной астмы у детей небулизацией
саль бутамола, фенотерола с ипратропиумом бромидом и препаратами ксантинового
ряда. //Вестник пед. фармакологии и нутрициологии, 2004. – Т.1, N2. – С.36-39.
- Бронхиальная астма у детей (под ред С.Ю.Каганова). М. «Медицина».
1999.С.199-211. Бронхиальная астма у детей. Диагностика, лечение, профилактика. Программа
Союза педиатров России. М, 2004. – 48с.
- Дифференциальная диагностика острого обструктивного бронхита и
атопической брон хиальной астмы у детей раннего возраста. Метод. реком. МЗ РСФСР. М., 1990. –
13с. Звягинцева С.Г. Бронхиальная астма у детей. – М:Медгиз, 1958.
- Мизерницкий Ю.Л. Клинические варианты бронхообструктивного синдрома у
детей раннего возраста. // Материнство и детство. – 1992. – №6-7. – С. 18-22.
- Национальная программа «Бронхиальная астма у детей. Стратегия лечения и
профи лактика». М., 1997.
- Орнатская М.М., Мизерницкий Ю.Л. и др. Об этиологии острых
респираторно-вирус ных инфекций с обструктивным синдромом у детей раннего возраста. // Вопр.
охр. мат. и дет. 1987. № 2. С. 19-22.
- Сорокина Е.В., Соколова Л.В., Розинова Н.Н., Мизерницкий Ю.Л. Биопарокс
в профи лактике обострений хронических заболеваний легких у детей. //Вестн. пед.
фармакологии и нутрициологии, 2005, т2, N2, С.21-23.
- Фадеева Л.Ф., Мизерницкий Ю.Л., Бочина Е.Б. и др. О редких причинах
бронхиальной обструкции в раннем детском возрасте. / 2-й Всес. конгр. по бол. орг.
дыхания. Челябинск, 1991. С. 111.
Источник - http://childpneum.ru/index.php?id=15
Источник: http://udushie-pristup.do.am/publ/bronkhialnaja_astma_u_detej/drugie_avtory/4 |
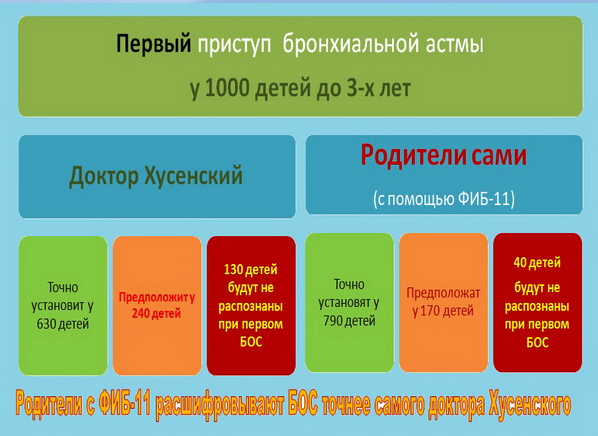


 Наличие любых 5-ти (из всех 14-ти) диагностически высокозначимых для
бронхиальной астмы признаков с вероятностью более 95% свидетельствует об
этом диагнозе.
Наличие любых 5-ти (из всех 14-ти) диагностически высокозначимых для
бронхиальной астмы признаков с вероятностью более 95% свидетельствует об
этом диагнозе.